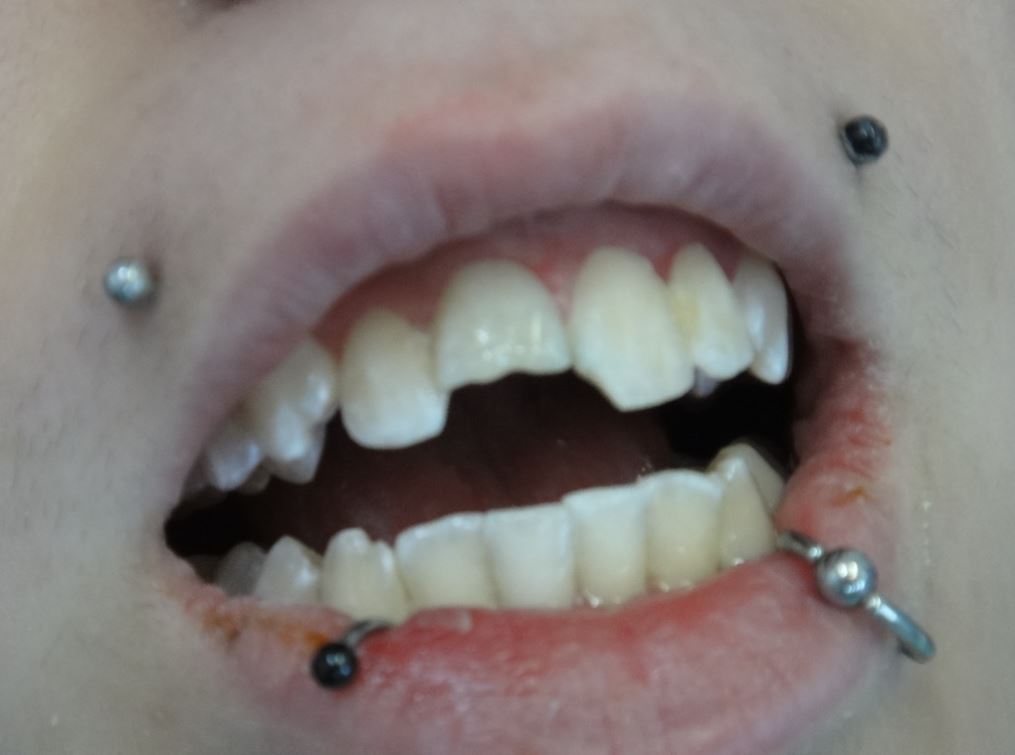
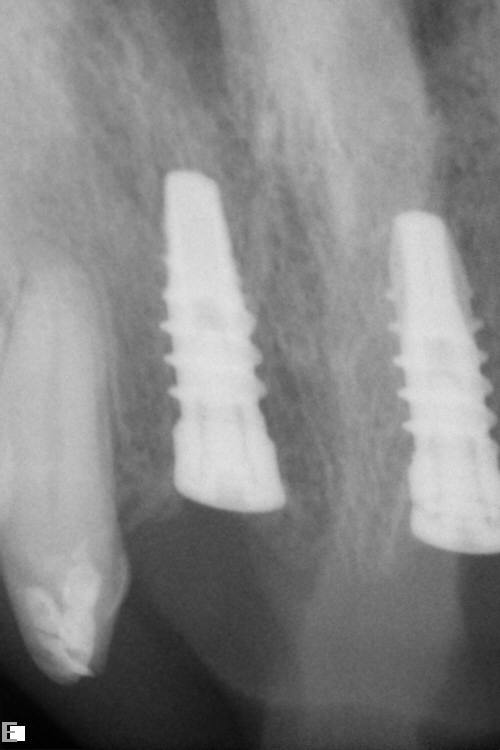
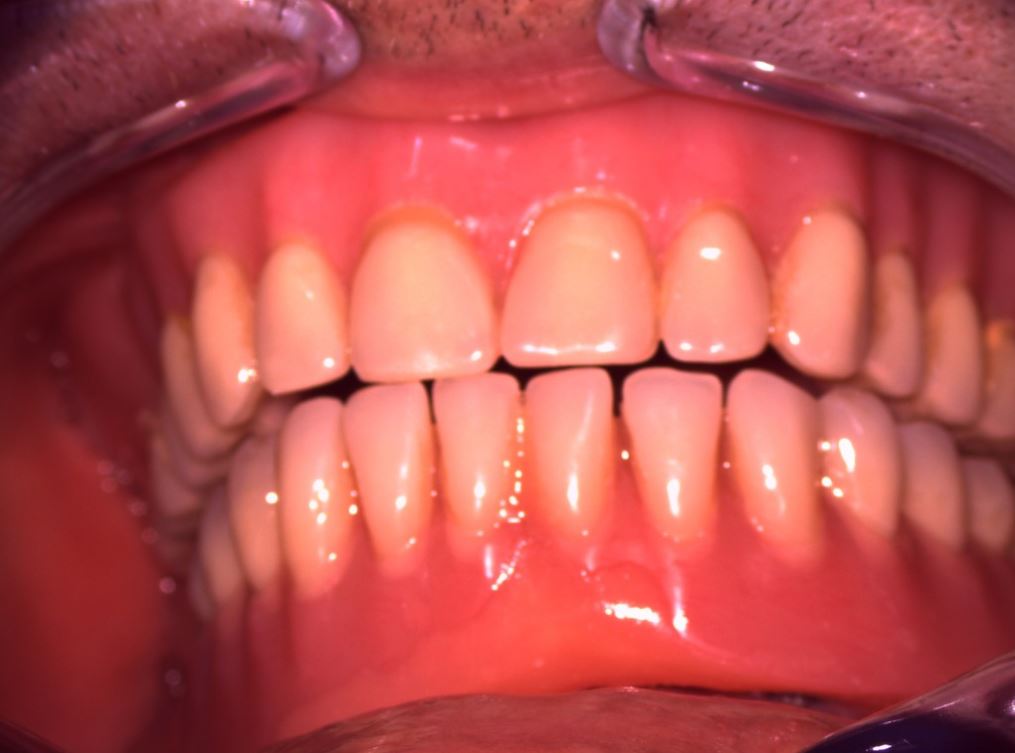
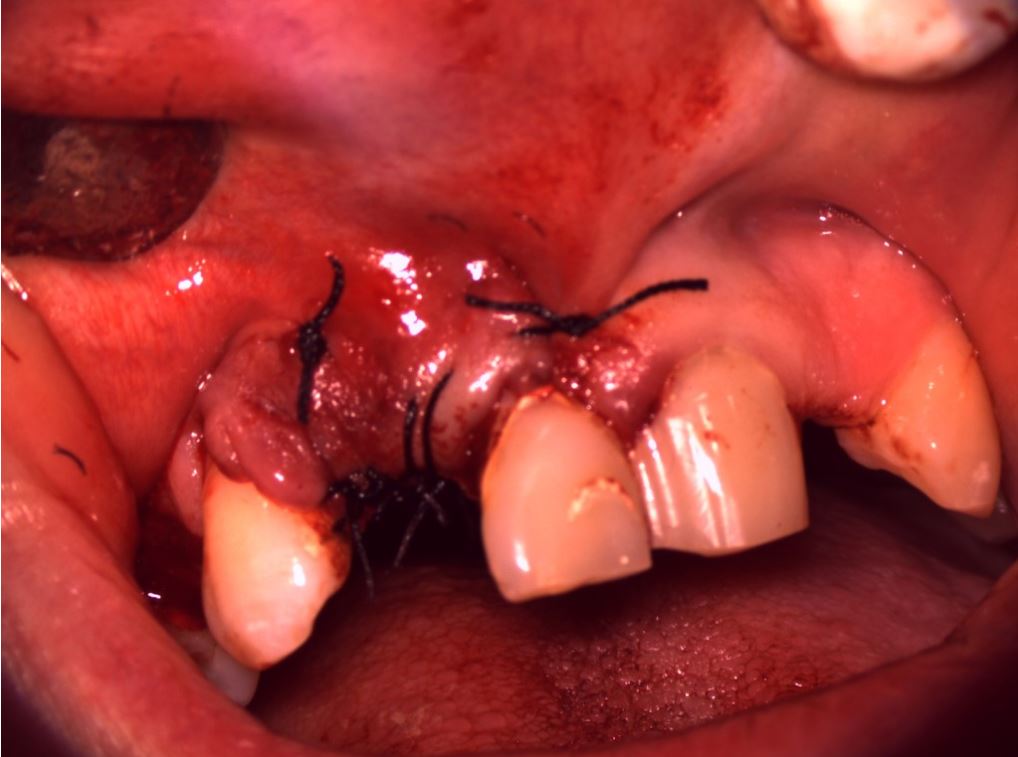
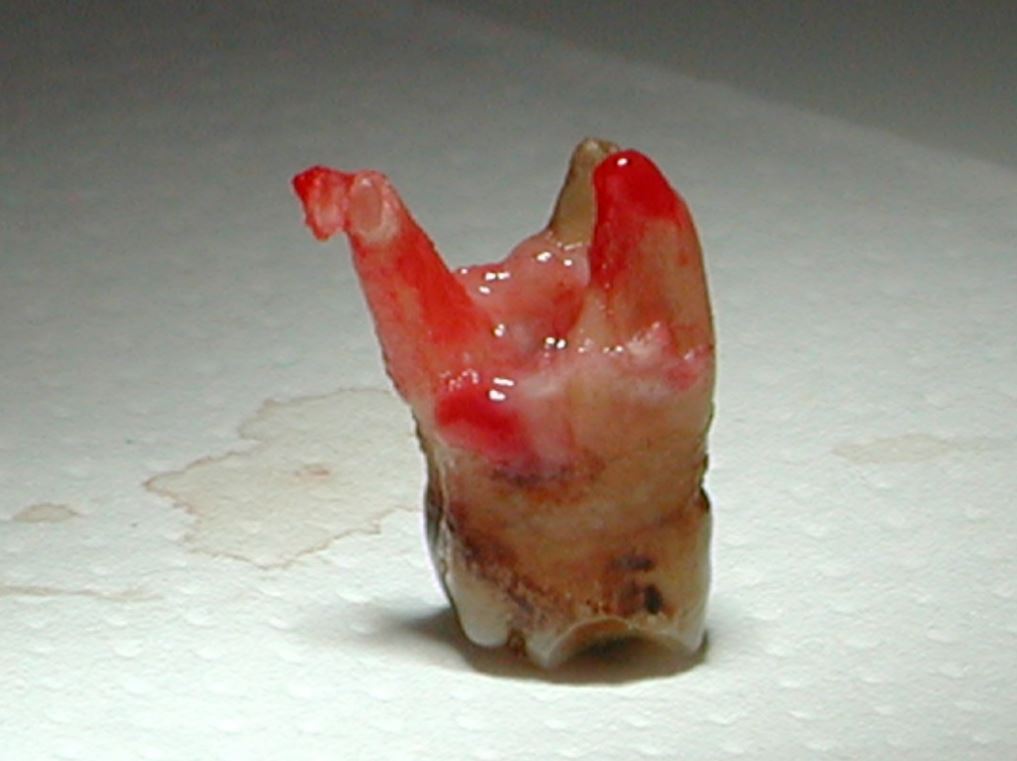
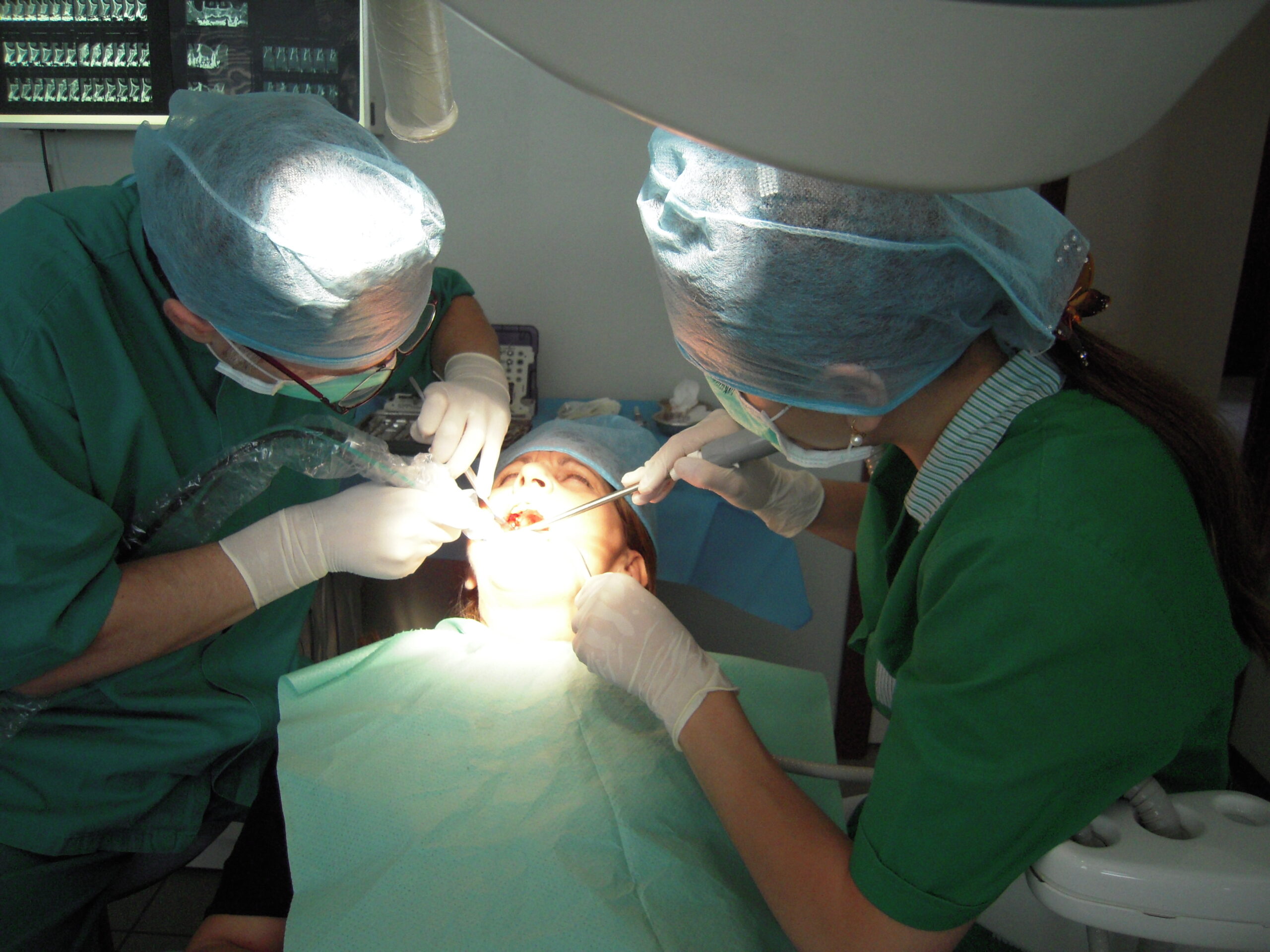
La Paziente causa un trauma, si frattura l’incisivo centrale 1.1. Immediatamente portata nel mio studio, decido […]
Dopo tre anni senza tre elementi il 13, 14, 15, la paziente di 60 anni mi […]
La mancanza assoluta della cresta ossea mandibolare, impedisce il normale posizionamento della protesi totale, che sfugge […]
Nel video si evidenzia, la semplicità dell’intervento, dopo sei mesi l’elemento 1.1 era guarito dalla Necrosi […]
E’ l’infiammazione della polpa del dente, composta da vasi arteriosi, venosi, e terminali nervosi. Dalla parte […]
Intervento chirurgico Implantologico in soggetto di 90 anni. Il Paziente aveva una protesi totale a semplice […]
Prima Fase Chirurgica dell’Implantologia Dopo aver aperto un lembo gengivale, l’impianto viene avvitato lentamente nell’osso, al […]
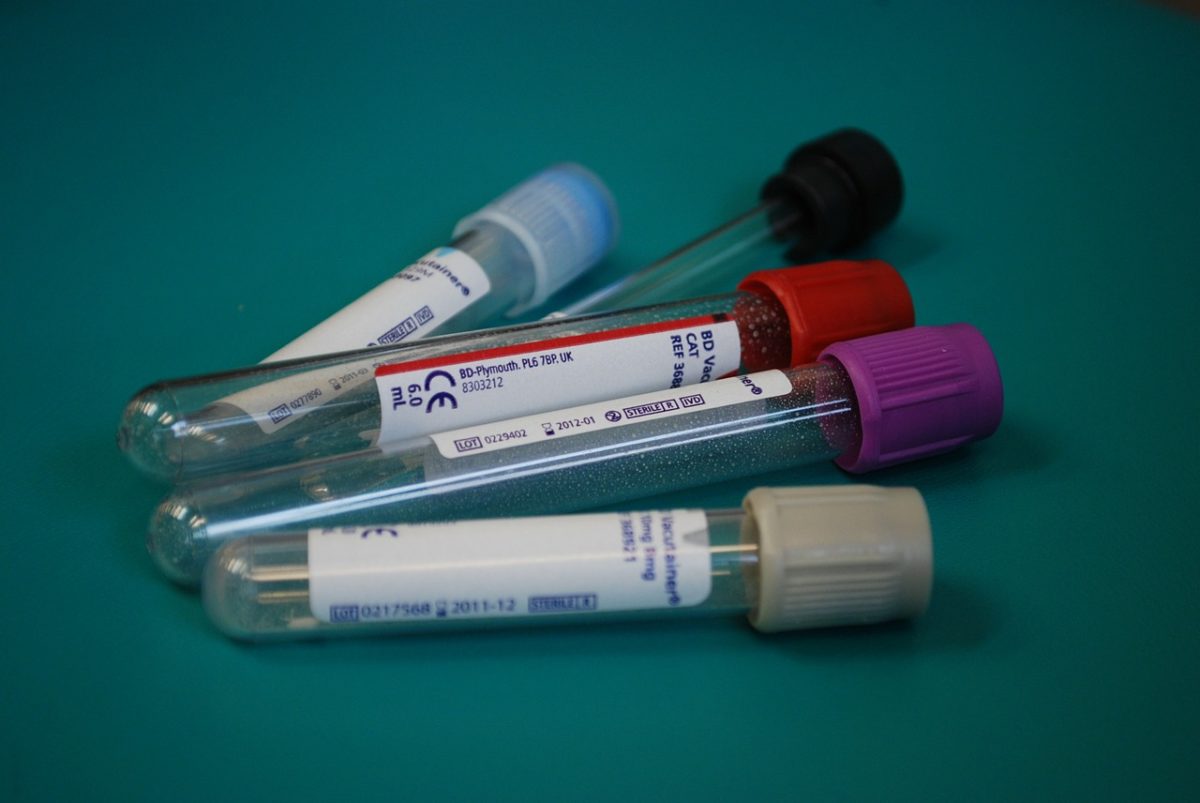
Predicibilità alla Perimplantite in base alla conta dei CD4 Parametri biologici per l’arruolamento • Conta dei […]